Дискомфорт в поясничном отделе позвоночника. Причины боли в поясничном отделе позвоночника
Боль в поясничном отделе позвоночника знакома почти каждому взрослому человеку. Люди, работа которых связана с физическим трудом, страдают от подобной боли чаще остальных. Области спины ниже поясницы всегда испытывают максимальные нагрузки, но это не единственная причина, вызывающая возникновение болей в спине в области поясницы.

Боль в спине - защитный механизм, который всегда служит сигналом к действию. Она может предупредить о заболевании на ранних стадиях, когда лечение будет значительно проще. Обращение к врачу на стадии отсутствия внешних симптомов всегда более эффективно и потребует меньших средств и усилий для выздоровления.
Причины
Вы можете почувствовать боли в поясничном отделе позвоночника после поднятия тяжестей, резкого движения или в результате травмы. Также спина ниже поясницы может дать о себе знать без предшествующих факторов, и это лучший вариант из возможных. Потому что симптом, происхождение которого для вас понятно, может означать более серьёзную проблему.
Чаще всего болит поясничный отдел позвоночника если:
- было перенесено значительное мышечное напряжение, растянуты мышцы и связки;
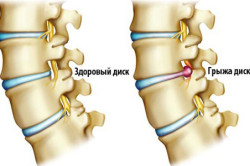
- произошёл разрыв межпозвоночного диска, грыжа;
- внезапно резко сократились мышцы (спазм);
- с возрастом произошла деформация межпозвоночного диска или сужение центрального канала позвоночника (стеноз).
Реже встречаются ситуации, когда боль в поясничном отделе позвоночника может сопутствовать или быть предвестником следующих проблем:
- остеопороз, и как следствие малые переломы суставов;
- болезни мочевыделительной системы, в том числе почек;
- защемление нервных окончаний в нижней области спины;
- наследственные аномалии;
- поражение костей;
- заболевания предстательной железы у мужчин и гинекологические заболевания у женщин;
- артроз тазобедренных суставов;
- опухали органов брюшной полости.
Характер болей
Боль в пояснице может быть как острой, так и хронической. Острое состояние характеризуется внезапностью появления стреляющих болей, длится в среднем от одной недели до месяца и может пройти без врачебного вмешательства. Однако, может эпизодически повторяться в течение года. Хроническая боль развивается постепенно, определяется как ноющая и может длиться в среднем 3 месяца. В некоторых случаях боль сопровождается жжением или покалыванием, может появиться слабость в ногах. Характер болей необходимо сообщить врачу для назначения обследования и постановки диагноза.

В зависимости от возраста и психических особенностей боль может быть нестерпимой или, напротив, легко переноситься. Например, радикулит у людей пожилого возраста может сопровождаться очень сильными болевыми ощущениями, несмотря на то, что болевой порог со временем становится ниже.
Рассмотрим подробнее, симптомом какого заболевания может быть та или иная боль.
Острая боль
Может являться сигналом развития протрузии межпозвоночных дисков. Протрузия - это одна из стадий остеохондроза, и если не принять действенные меры и не соблюдать ряда правил, предписанных в данном случае врачом, следующим этапом развития остеохондроза станет грыжа.
Спондилоартрит или Болезнь Бехтерева также характеризуется острой болью в пояснице. Её можно также узнать по скованности в теле в состоянии покоя, чаще во второй половине ночи. Поражение позвоночника без соответствующего лечения может перебраться и на другие суставы: колени, локти, голеностоп, и спровоцировать проблемы с сердцем и почками.
![]()
Спинальный эпидурит - воспалительный процесс, который обычно является следствием распространения инфекционных или гнойных заболеваний в пространство между позвонковой надкостницей и оболочкой спинного мозга, либо может развиться на фоне туберкулёза или остеомиелита.
Острая боль может наблюдаться при патологии тазобедренных суставов, остром растяжении или переломах позвонков. Кроме того, такая боль иногда является неспецифическим симптомом острого аппендицита или кишечной непроходимости. Острое нарушение спинального кровообращения, сопровождающееся болями в области ниже поясничного отдела, приводит к инсульту.
Хроническая боль
Чаще всего постоянное присутствие боли в спине в области ниже поясницы наблюдается при сколиозе - боковом искривлении позвоночника. Болезнь Бехтерева также может протекать с хроническим характером болевых ощущений.
Остеомиелит - воспаление костей, вызванное бактериями стрептококка, стафилококка, гнойной палочки или сальмонеллы. Поражает кости, костный мозг и надкостницу. Бактерии могут попасть в организм либо в результате травмы, либо быть принесены кровью из удалённого очага внутри организма.
Остеопороз и остеомаляция - метаболические заболевания костей, связанные с нарушением обмена веществ. Около 30% переломов связаны с остеопорозом, так как костная ткань истончается, теряя плотность. При остеомаляции кости размягчаются из-за недостатка минеральных веществ или неправильного их усвоения.
Инфекционные - бруцеллез, эпидуральный абсцесс, туберкулез позвоночника - и неинфекционные -синдром Рейтера, спондилит, артрит - поражения спинного мозга и первичные либо метастазные опухоли также характеризуются хронической болью.
Факторы риска
С возрастом вероятность возникновения болей в спине повышается. Истираются межпозвоночные диски, уменьшается плотность костей и качество соединительных тканей и их обезвоживание. Существуют и другие факторы, которые могут увеличить вероятность возникновения проблем с поясницей.
- Предрасположенность к изменениям позвоночника и опорно-двигательного аппарата может передаваться по наследству.
- Из-за низкого порога чувствительности к боли человек может не вовремя заметить нарушения в поясничном отделе позвоночника, например, грыжу.
- Артрит, которым страдают многие пожилые люди, может поражать кроме шеи и области ниже поясницы.
- Систематическое стрессовое состояние также может стать причиной болевых ощущений в позвоночнике.
- Практически у всех женщин болит поясничный отдел позвоночника во время беременности и после родов, так как происходит трансформация тазовых костей и перераспределяется основная нагрузка веса.
- Преимущественно у женщин в период менопаузы кости становятся менее плотными, развивается остеопороз, и, как следствие возможны трещины в позвонках и разрушение позвоночника.
- Профессия, связанная с тяжёлым физическим трудом, а также регулярное искривлённое положение тела при работе - один из наиболее распространённых факторов риска.
- Нетренированные мышцы спины могут спровоцировать боли в позвоночнике ниже области поясницы даже при разовой непривычной нагрузке.
- Лишний вес пропорционально усиливает нагрузку на позвоночник, особенно на его нижние области.
- Капля никотина убивает не только лошадь, но и нарушает кровообращение человека - как следствие, боли в спине часто сопровождают заядлых курильщиков.
Первая помощь
Когда болит поясничный отдел позвоночника, нет необходимости в полном покое, кроме случаев связанных с тяжёлыми травмами спины, в том числе областей ниже поясницы. Однозначно необходимо снижение уровня нагрузки на спину на несколько дней, возвращение к привычным нагрузкам должно происходить постепенно. Постельный режим может спровоцировать развитие тромбозов и ослабить мышечный тонус.
Если боли в спине связаны с мышечным перенапряжением, для расслабления мышц используют тепло - различные согревающие мази, пояса и тому подобное. При наличии воспаления, дополнительное согревание воспалённой области противопоказано - напротив, стоит использовать холод.

Иногда боль в спине не даёт уснуть, чтобы уменьшить её можно принять позу эмбриона, которая снимет часть нагрузки с позвоночника, или лечь на спину, положив под колени подушку. Обеспечьте жесткость постели - она не должна прогибаться.
При воспалительном процессе лучше отдать предпочтение ингибиторам класса ЦОГ-2, они оказывают меньшее воздействие на желудок. В любом случае, подбором препаратов для обезболивания, снятия мышечного напряжения (миорелаксации) и уменьшения воспалительных процессов, лучше заниматься врачу. Специалист также необходим, если боли не проходят длительное время, сопровождаются лихорадкой, слабостью в ногах или появляются проблемы в работе мочеполовой системы.
Диагностика
Для того чтобы определить происхождение боли в пояснице существует ряд аппаратных и неаппаратных исследований и тестов, которые может назначить врач.
Физический осмотр
С целью конкретнее определить точное расположение болевых ощущений и понять их влияние на двигательные функции врач предложит совершить несколько движений. Обычно это различные наклоны туловища, сгибание и разгибание ног, ходьба на носках и пятках. Также врач должен проверить ваши рефлексы, состояние нервной системы и чувствительность с помощью специальных тестов. Диагност даст вам рекомендации и назначения, при соблюдении которых боль в спине пройдёт через несколько недель.
Однако, если в вашем анамнезе есть хотя бы один из указанных ниже пунктов, врач должен назначить обследование у физиотерапевта, невропатолога и ортопеда:
- более месяца болит спина в поясничном отделе позвоночника;
- происходит потеря веса;
- боли сопутствует непроходящая мышечная слабость, онемение, лихорадка;
- возраст более 65 лет;
- у ближайших родственников были диагностированы онкологические заболевания.

Исключение иных заболеваний
Боль в пояснице может быть мнимой или являться симптомом заболевания, не связанного с позвоночником. Например, камни в почках могут отдавать болями в крестец. Другие возможные заболевания, которые необходимо исключить, мы рассмотрели в разделе Причины. Для исключения инфекций потребуется анализ крови и мочи.
Рентген
По рентгенограмме спины можно определить наличие очагов, поражённых инфекцией, трещин и переломов, изменение плотности костей. Однако в современной медицине существуют и более прогрессивные аппаратные способы определения причины болей.
КТ и МРТ
Компьютерная и магнитно-резонансная томограмма может показать изменения в межпозвоночных дисках, инфекции и опухоли, если они есть. Магнитно-резонансную томографию обычно используют для обследования мягких тканей, компьютерную томографию - для суставов. Также этим способом можно проверить мышцы и протестировать нервную проводимость.
Боль в поясничном отделе позвоночника хотя бы раз в жизни возникает практически у каждого человека. Именно этот отдел получает максимальную нагрузку и изменения в нём довольно распространённое явление. По статистике, более половины населения периодически испытывают боли в спине и около восьмидесяти процентов из них приходятся на поясничный отдел.
Боль в поясничном отделе позвоночника может внезапно охватить своей интенсивностью, что может резко привести к временной обездвиженности.
Такая ситуация - не только физический дискомфорт, но и целая система заболеваний, что может стать следствием абсолютного отсутствия двигательной работоспособности человека.
Почему возникает боль в пояснице? Как ее предотвратить? Как диагностировать? Как лечить? На все эти вопросы мы постараемся ответить, как можно шире раскрыв суть данной проблемы.
Но, тем не менее, следует понимать, что данная информация предоставлена лишь в ознакомительных целях. Самодиагностика и самолечение – крайне опасные вещи.
Боль в поясничном отделе позвоночника может появиться практически в любом возрасте, однако наиболее часто возникает в период после тридцати и до шестидесяти лет. Характер алгезии может варьироваться от умеренного до резкого и интенсивного с иррадиацией в ягодицы и нижние конечности. Для профилактики этих болевых ощущений рекомендуется регулярно заниматься физкультурой, вести здоровый образ жизни, равномерно распределять нагрузки, избегать переохлаждений и стрессов.
Причины боли в поясничном отделе позвоночника
Итак, главная задача, которая необходима для того, чтобы устранить боль в поясничном отделе позвоночника – это выявление причины ее возникновения.
Мышечно-фасциальная боль в поясничном отделе позвоночника является миалгией при заболеваниях позвоночника.
К основным факторам, возбудивших боль относится чрезмерная нагрузка на позвоночник, особенно, это относится к грузчикам и другим профессиям, где физические нагрузки являются постоянными.
Рассмотрим болезни, на почве которых возникает боль в поясничном отделе позвоночника:
- остеохондроз, сколиоз, возникновение грыж в межпозвонковых дисках;
- синдром короткой ноги;
- уменьшение в размерах половины таза;
- бóльшая по длине вторая кость плюсны;
- короткие плечи;
- кифоз;
- результат длительного неудобного положения;
- блокировка одного из суставов;
- длительное сдавливание мышцы;
- гинекологическая патология;
- болезни ЖКТ (язва желудка и двенадцатиперстной кишки).
Почему возникает боль в поясничном отделе позвоночника?
Боль в поясничном отделе позвоночника может быть вызвана множеством причин, среди которых следующие:
Поясничный радикулит
Одной из причин, вызывающих боль в поясничном отделе позвоночника, является поясничный радикулит (прострел, люмбаго). Наиболее часто это заболевание поражает лиц среднего и пожилого возраста, характеризуется острым началом и связано, как правило, с чрезмерной физической или эмоциональной нагрузкой. Причиной развития такой патологии является воспалительный процесс, поражающий корешки спинного мозга. Боль локализуется в поясничном отделе позвоночника и носит пронзительный характер, сопровождается прострелами и пульсацией. Пациент принимает принудительную позу с наклоном туловища вперёд и оказывается не в состоянии выпрямить спину. Это связано с тем, что в мышцах поясничного отдела возникает спазм, который может удерживаться то нескольких минут до нескольких дней. В состоянии покоя и в горизонтальном положении болевой синдром, как правило, уменьшается. При попытках напрячься или повернуться, а также при кашле или чиханьи болевые ощущения становятся сильнее. При несвоевременном лечении заболевание может принимать хроническую форму с повторными эпизодами обострения. Боль при радикулите сосредоточена в области поясницы, но может иррадиировать в ноги, пальцы и ягодицы, затрудняя и ограничивая двигательную активность больного. Осложнением при таком состоянии может стать искривление позвоночника, ограничение его подвижности.
Растяжение связок
Такое нарушение как растяжение связок поясничного отдела нередко становится одной из причин боли в поясничном отделе позвоночника. Неврологические нарушения при этом, как правило, отсутствуют, отмечается спазмирование глубоких спинных мышц и скованность подвижности в районе поясницы. Растяжение связок возникает из-за нарушения целостности волокон в результате их интенсивного эксцентрического сокращения и напряжения. Как правило, такое состояние возникает в результате травмы или неосторожного резкого движения при физических нагрузках или занятиях спортом.
Спондилолистез
Боль в нижней части спины при таком заболевании может сочетаться с ощущением напряжения в подколенном сухожилии, онемением и слабостью в нижних конечностях в результате давления на нерв. Спондилолистез возникает из-за смещения позвонков вперёд (антеролистез) или назад (ретролистез) относительно остальных позвонков. При тяжёлом течении заболевания и развитии осложнений могут возникать нарушения в функционировании кишечника или мочевого пузыря, а также деформация позвоночника. Подвижность нижней части позвоночника при спондилолистезе обычно ограничена, после физической активности болевой синдром возрастает.
Спондилолиз
Боль в поясничном отделе позвоночника при такой патологии связана с несращением дуги позвонка в области между суставами или в районе ножки дуги, возникающим в результате недостаточного развития заднего отдела позвоночника. Основными признаками этого заболевания являются периодические болевые ощущения умеренного характера в поясничном отделе позвоночника, появляющиеся при долгом пребывании в неудобном положении, при продолжительной ходьбе или неосторожном движении.
Стеноз поясничного отдела
Такое заболевание, как правило, развивается постепенно в течение довольно продолжительного периода. Механизм развития стеноза состоит в раздражении и сжатии нервных корешков спинного мозга в результате сужения спинномозгового канала. Помимо болевых ощущений, у пациента может отмечаться возникновение судорог, онемение в ягодицах и нижних конечностях. При смене позы и уменьшении компрессии на нервные корешки боль в поясничном отделе позвоночника обычно стихает. Одной из наиболее частых причин развития спинального стеноза являются нарушения в позвоночнике, связанные с возрастными факторами и дегенерацией суставов и межпозвонковых дисков. Спровоцировать развитие стеноза может и такая патология как спондилолистез, а также травмы позвоночника, фиброз соединительной ткани, наследственные факторы.
Остеохондроз поясничного отдела
Факторами, влияющими на развитие заболевания, являются нарушение обмена веществ, травматизация позвоночника, лишний вес, непосильные физические нагрузки, малоподвижный образ жизни. При остеохондрозе защемляются нервные корешки в результате выпирания межпозвонкового диска и сужения межпозвонкового пространства, вследствие чего возникает болевой синдром. В зависимости от типа и концентрации болевых ощущений они подразделяются на ишиас и люмбаго. Симптомы заболевания дифференцируются в зависимости от того, на какие корешки происходит давление. При сдавливании корешков L 1 и L 2 нарушается чувствительность в районе паха и внутренней стороны бёдер. Боль может отдавать в обе нижние конечности, если остеохондроз спровоцировал образование грыжи. При поражении корешков L 5 больной испытывает боль в поясничном отделе позвоночника стреляющего характера, при этом снижается чувствительность большого пальца ноги, ограничивается его подвижность. Повреждение в сегменте S1 сопровождается простреливающей болью, уменьшением чувствительности голеней и внешней стороны бедра, появляются боли в пальцах ног. Зачастую при поражении этого корешка происходит снижение сухожильных и подошвенных реакций. При поражении нижней дополнительной корешково-медуллярной артерии, снабжающей кровью конус и эпиконус спинного мозга, может произойти обездвижение голеней и ягодиц. Если одновременно с поражением этой артерии повреждаются корешки L 5, S, это чревато развитием ишиаса с поражением функций движения.
Беременность
В период беременности происходят изменения в крестцово-бедренных суставах, связанные с подготовкой будущей матери к родовому процессу и обеспечивающие нормальное прохождение плода во время родов. При этом растущий живот оказывает влияние на позвоночник, напрягаются мышцы поясницы и возникают болевые ощущения. На поздних сроках беременности боль в поясничном отделе позвоночника зачастую связана с возросшей нагрузкой на позвоночный столб и ослабленностью мышц живота. Боль может иррадиировать в ногу, увеличиваться после нагрузки, долгого нахождения в одном положении или после долгой ходьбы.
Менструация
Боль в поясничном отделе позвоночника может возникать у женщин до и во время менструации. Такие болевые ощущения чаще всего сочетается с болями внизу живота, сопровождается раздражительностью, головной болью, тошнотой, общим ухудшением самочувствия.
Отчего появляется острая боль в поясничном отделе позвоночника?
Острая боль – это самая опасная боль так, как является следствием травм. Какие бывают травмы спины и их симптомы?
- повреждения мышц спины, растяжения,
- ушиб мускулатуры спины,
- острое растяжение помимо боли, ограничивает движения. Боль при таком ходе событий отдает в паховую зону,
- самое опасное – это переломы позвонков. Здесь боль может привести к потере сознания.
Кроме травм, острую боль могут пробудить и другие причины:
- люмбаго, вызывает боль тем, что выпадают межпозвоночные диски. Разумеется, что данное заболевание по болевым показателям имеет резкую выраженность,
- радикулит образует боль в поясничном отделе позвоночника, в крестце. Боль может быть двух видов: тупой и острой. Она охватывает бедро, ягодицу, голень. В момент ходьбы, кашля боль становится сильнее. Не исключено ощущение зуда, жжения, «бегающих мурашек»,
- боль в поясничном отделе позвоночника, возникшая в результате эпидурального абсцесса, имеет острый характер,
- любого рода патологии относительно тазобедренного сустава сопровождаются острой болью в пояснице, отдающей даже в коленный сустав.
Хронические боли возможны при таких проблемах:
- при дегенеративных изменениях поясничных позвонков, которые именуются деформирующим спондилезом, боль имеет неврологическую симптоматику в процессе ходьбы, а именно: расстройства чувствительности; слабость, затрагивающая обе нижние конечности. Тут же появляется хромота;
- хроническая боль в поясничном отделе позвоночника, которая переходит в бедра, свойственна пациентам с анкилозирующим спондилоартрозом. Первоначальные этапы развития проходят с ограниченной подвижностью и утренней скованностью. А так же снижается уровень движений грудной клетки в процессе дыхания, что приводит к искривлению и сгибанию грудного отдела позвоночника;
- раковые новообразования, наличие метастаз;
- остеомиелит;
- интрадуральные опухоли порождают неврологические симптомы.
Как проявляется боль в поясничном отделе позвоночника?
Для того, чтобы тщательно охарактеризовать боль в поясничном отделе позвоночника, необходимо внимательно рассмотреть всевозможные симптомы относительного каждого заболевания по отдельности.
- Остеохондроз. При заболевании остеохондрозом боль в поясничном отделе позвоночника – это, далеко, не единственный симптом. Состояние спинного мозга и позвоночника в целом, прежде всего, зависит от тончайших нервных волокон со всеми сопутствующими «деталями», влияющих на деятельность почек, сердца, легких, ЖКТ и на общее самочувствие. Здесь же и депрессивное состояние объясняется тем, что затрагиваются нервные отростки, отвечающие за работу головного мозга.
- Сколиоз. Чаще всего именно по этой причине возникает боль в поясничном отделе позвоночника. Определить его можно не вооруженным глазом так, как основной его признак – это искривление позвоночника, что чаще всего происходит в детском возрасте.
Тяжелые формы данного заболевания могут привести к серьезным последствиям, включая инвалидность.
К симптомам легкой формы сколиоза относятся видимые факторы такие, как сутулость; не симметричное расположение плеч, то есть, одно выше другого; дискомфорт в области спины, при длительном положении стоя, а так же в процессе долгой ходьбы.
Естественно, степень выраженности симптомов усиливается, если сколиоз имеет более тяжелую форму течения. В этом случае боль в поясничном отделе позвоночника является либо постоянной, либо возникает каждый раз при ходьбе или в положении стоя (причем ходьба или позиция стоя не занимают длительного времени). К внешним показателям относятся более сложные изменения: неровное расположение лопаток; изменения конструкции грудной клетки. Другие симптомы: одышка, боль в груди.
- Грыжи межпозвоночных дисков могут возбудить невероятно невыносимую боль в поясничном отделе позвоночника, даже на самой ранней стадии своего развития. Остальные симптомы характеризуются в зависимости от размеров, длительности заболевания и места нахождения грыж. Обычно признаки болезни следующие:
- боль по всей территории спины. Она может быть тупой по степени выраженности в том, случае, если стадия развития – начальная, а размеры грыжи небольшие. Если же болевые признаки становятся более усиленными и постоянными, особенно, при физических нагрузках и даже при кашле, то это свидетельствует о том, что болезнь приобретает более сложный характер,
- когда грыжа «прорывается», разумеется, боль становится еще сильнее и отдает уже в ноги, бедра. Человек может испытать сильную «стрельбу», как при радикулите. Кстати, запущенная форма грыжи может стать причиной возникновения радикулита. И здесь же больной ощущает даже онемение кожных участков ног;
- нарушается двигательная функция в поясничной зоне. Полностью выпрямить спину становится невозможным так, как боль в поясничном отделе позвоночника напрягает состояние мускулатуры спины. Последствиями являются кифоз или сколиоз;
- чувство покалывания, слабости, онемения в одной или сразу в обеих ногах. Такие симптомы сигнализируют о том, что грыжа «добралась» до корешков спинного мозга;
- проблемы со стулом, мочеиспусканием, с потенцией.
- Синдром короткой ноги – это следствие миосфасциального синдрома, который к тому же может стать причиной сколиоза. Если длина одной ноги отличается от длины другой на 5 – 6 мм, то это еще не причина приписывать себе такой диагноз, если мыслить чисто теоретически. Но практика говорит о том, что даже 3 – 4 мм разницы побуждает перекос и дисторсию таза, формирует развитие сколиоза, провоцирует активные блокады двигательных сегментов позвоночника. Под этой блокадой имеется в виду блокировка двигательной системы сегмента позвоночника в ходе нарушений расположения внутрисуставных компонентов.
С возрастом разница, связанная с длиной ног, увеличивается, что приводит к ухудшению биомеханики позвоночника. Естественно, такой процесс усиливает боль в поясничном отделе позвоночника.
- Боль в поясничном отделе позвоночника может возникнуть в результате уменьшения размеров половины таза. Такому заболеванию свойственны следующие симптомы:
- у больного в положении сидя присутствует непроизвольный наклон в уменьшенную сторону своего таза,
- мускулатура с этой же стороны постоянно напряжена так, как испытывает регулярные нагрузки,
- не исключен вариант укорочения одной из его конечностей.
- Если человеку поставили диагноз удлиненной второй кости плюсны, то он должен знать, что симптомы этой болезни очень болезненны, поскольку, пораженная стопа теряет свои функции, как амортизатора. Конечно же, больной испытывает боль в поясничном отделе позвоночника, бедра, голени, стопы. В процессе своего развития синдром охватывает не только стопу, но и другие части тела: голень, бедро, поясничный отдел позвоночника.
- Короткие плечи так же могут возбудить боль в поясничном отделе позвоночника. Такой диагноз ставят очень редко. Его симптомы, кроме болей: несоответствие длины плеча с длиной туловища. Из-за чего мышцы в плечевом поясе испытывают постоянное напряжение.
- Кифоз в народе именуют сутулостью. В этом случае боль охватывает шею, плечи, спину. Чаще всего, кифоз является наследственным результатом. Симптомы этого заболевания характеризуются не только болезненными показателями, но и видимыми изменениями. Спина имеет вид «дуги» (направление назад), угол которой равный 45° и более. До 45° с медицинской точки зрения – нормально, то есть, еще не факт наличия кифоза.
Боль в поясничном отделе позвоночника в этой ситуации имеет вид мышечных спазм. Иногда возможны и другие следствия такие, как онемение конечностей, слабость, изменения работы сердца, пищеварения, дыхания.
Типы болей в поясничном отделе позвоночника
- Острая. Боль в поясничном отделе позвоночника острого характера является одной из самых распространённых, как правило, её длительность не превышает трёх месяцев.
- Рецидивирующая. Такой тип боли характеризуется повторными эпизодами обострения заболевания.
- Хроническая. При хроническом течении заболевания болевой синдром сохраняется более трёх месяцев.
Диагностика болей в поясничном отделе позвоночника
Боль в поясничном отделе позвоночника может быть абсолютно разной, поскольку, заболеваний, которые могут спровоцировать боль, множество, а значит и методы диагностики тоже различные.
Прежде, чем сказать о методах обследования, следует назвать врачей по типу их специализации, к которым следует обращаться:
- травматолог,
- гинеколог,
- уролог,
- невролог,
- физиотерапевт,
- гастроэнтеролог,
- остеопат,
- мануальный терапевт,
- массажист.
Теперь подробно рассмотрим способы диагностики болезней, которые, так или иначе, провоцируют боль в поясничном отделе позвоночника.
- в результате позвоночной травмы врачу необходимо знать точное время, чтобы более точно определить степень механического поражения. Первые этапы обследования заключаются в проверке состояния человека такими способами: проверка пульса, дыхания, сознания, чувствительности, двигательных функций. Так же очень важно знать, был ли в этот момент пострадавший в состоянии алкогольного опьянения.
Следующий этап диагностики:
- оценка общего состояния,
- оценка состояния сознания,
- выявления телесных повреждений, если таковые имеются, к которым относятся: отеки, кровоподтеки, ссадины,
- оценка поведения больного, то есть, необходимо определить его реакцию: активность, обездвиженность и прочее,
- пальпация и перкуссия позвоночника проводится для выявления боли и деформации в поврежденной зоне.
Конечный этап диагностики – это рентгенография. Обычно рентгеновский снимок – это лучший способ для выявления данной проблемы;
- остеохондроз диагностируется сначала с опроса относительно анамнеза. Установление симптомов обладает решающим значением для определения самого диагноза. Ряд существующих симптомов является типичным для данного заболевания, а некоторые – атипичные, то есть требуют усиленной диагностики, к которой относятся:
- рентген – один из самых эффективных способов обследования остеохондроза, который делится на несколько вариантов рентгенографии:
- обзорный рентген позвоночника, являющийся самым простым вариантом исследования остеохондроза,
- миелография – более опасный способ выявления остеохондроза так, как в этом случае процесс требует введения контрастной жидкости в спинномозговой канал,
- компьютерная томография,
- магнитно-ядерный резонанс,
- неврологическая диагностика проводится для комплексного определения самочувствия пациента;
- рентген – один из самых эффективных способов обследования остеохондроза, который делится на несколько вариантов рентгенографии:
- сколиоз исследуется теме же способами, что и остеохондроз: рентгеном, компьютерной томографией, магнитно-ядерным резонансом;
- диагностика грыжи межпозвоночных дисков при первом визите к врачу проводится с опроса больного с целью обнаружить насколько интенсивна боль в поясничном отделе позвоночника, тем самым автоматически выясняется примерное состояние пациента. Чтобы точно поставить диагноз врач, как правило, использует новые техники обследования: компьютерная томография и магнитно-ядерный резонанс. Конечно же, есть варианты «подешевле», типа рентгена, но такие методы диагностики современные медики называют «вчерашним днем», тем более, что на снимке, сделанным рентгенограммой, самой грыжи не видно.
Диагностикой и лечением межпозвоночной грыжи занимаются несколько врачей: ортопед, хирург, вертебролог;
- кифоз обычно диагностируют рентгеном;
- люмбаго, как и большинство заболеваний, имеющих отношение к позвоночнику, изначально определяется симптоматически. С целью исключения других заболеваний, связанных с нарушением деятельности позвоночника, назначается рентгеновское обследование;
- обследованием и лечением радикулита занимаются врачи: терапевт, невропатолог. К методам диагностики радикулита относятся:
- рентген,
- КТ – компьютерная томография,
- МРТ – магнитно-резонансная томография,
- сцинтиграфия или другое название – сканирование,
- денситоматрия,
- лабораторный сбор анализов крови и мочи.
- эпидуральный абсцесс требует более сложного процесса обследования, где берется гной (пункция). Здесь же прибегают к проведению исследования: КТ, МРТ;
- остеомиелит исследуется такими способами:
- анализ крови: общий; для определения сахарного диабета; на С-реактивный белок,
- моча: общий анализ,
- при возникновении гнойного содержимого, берут посев,
- рентген, КТ, МРТ, УЗИ,
- радионуклидное исследование – лучший способ для определения остеомиелита.
Таким образом, для установления причин, вызывающих боль в поясничном отделе позвоночника, помимо очного осмотра врача и проверки рефлексов и прочности мышц, могут использоваться следующие методы диагностики:
- Рентгенологическое обследование
- Компьютерная томография
- Магнитно-резонансная томография
- Миелограмма
- Электромиограмма
Лечение боли в поясничном отделе позвоночника
Нередко мы слышим «одно лечим, другое калечим». В этой фразе нет ничего удивительного так, как многие, начитавшись медицинской энциклопедии, приписывают себе заболевания, которые ничего общего с истинным диагнозом, кроме симптомов, не имеют. Если у человека возникла боль в поясничном отделе позвоночника, то это еще не означает, что всё – радикулит схватил. Может, матрас, на котором человек спит, доставляет физический дискомфорт, от чего и болит спина.
Основное лечение при болях в поясничном отделе позвоночника заключается в устранении болевого синдрома и быстрейшем восстановлении функций поясничного отдела. Своевременное лечение позволяет также предотвратить развитие осложнений и переход заболевания в хроническую форму.
Из медикаментозных препаратов для лечения болей в поясничном отделе позвоночника используют нестероидные противовоспалительные средства в виде таблеток, кремов, мазей, гелей, среди которых диклофенак, кетапрофен, индометацин, ибупрофен, др. Длительность использования таких препаратов и способ их применения зависят от того, насколько сильно выражен болевой синдром. Если боль в поясничном отделе позвоночника не слишком сильная и двигательная активность пациента не нарушена, на поражённую область можно прикладывать аппликации с диклофенаком в течение семи-десяти дней. Диклофенак натрия входит в состав мази вольтарен эмульгель. Мазь обладает обезболивающими, противовоспалительными и противоотёчными свойствами, способствует регенерации тканей при травматизации поясницы, ускорению процесса восстановления повреждённых сухожилий и мышц. Мазь наносят на чистую и сухую кожу три-четыре раза в день.
Курс лечения не должен превышать двух-трёх недель. При сильной боли в поясничном отделе позвоночника, влияющей на подвижность пациента, диклофенак вводят в виде уколов в течение трёх-семи дней, затем переходят на таблетки. В среднем продолжительность лечения составляет три недели-месяц.
При нестерпимых болях в зависимости от показаний врачом могут быть назначены мощные анальгетики. Нестероидные противовоспалительные средства также могут использоваться совместно с миорелаксантами. К этой группе препаратов относится, например, сирдалуд, уменьшающий судороги и спазмы, а также увеличивающий произвольное сокращение скелетных мышц. Сирдалуд применяют по два-четыре миллиграмма трижды в день. При выраженной боли возможен дополнительный приём на ночь ещё двух-четырёх миллиграммов. При острых болях препарат принимают в течение пяти-семи дней. При хронических болях продолжительность лечения значительно возрастает.
Важное значение при терапии болей в поясничном отделе позвоночника имеет лечебная физкультура. Комплекс упражнений подбирается индивидуально лечащим врачом в зависимости от общей симптоматики заболевания и степени выраженности болей.
При болях в поясничном отделе позвоночника, вызванных переохлаждением, целесообразным является применение мазей, обладающих разогревающими свойствами, например, випросала или апизартрона, содержащими змеиный или пчелиный яд. После нанесения мази поясничную область следует укутать шерстяным платком. Если причиной болевых ощущений является остеохондроз, для лечения могут использоваться методы физиотерапии, акупунктура, массаж, лечебная гимнастика, тракция позвоночника. Облегчить состояние при болях в поясничном отделе позвоночника в период беременности можно с помощью диетического питания, насыщенного кальцием. При регулярных болях возможно применение карбоната или лактата кальция. Нагрузка на поясницу при этом должна быть минимальной.
Лечение боли в поясничном отделе позвоночника в зависимости от причины
Если же с диагнозом все ясно, то с лечением проблем не будет.
Итак, виды лечения - по типу заболевания:
- остеохондроз. В двух словах изложить принципы лечения не получится потому, что это, довольно, сложная задача, и к сожалению, остановить процесс поражения невозможно, а вот, замедлить, все таки реально.
В этой ситуации больной должен быть «послушным», то есть, если сказано – постельный режим, значит: постельный режим. А то мы привыкли жаловаться на не эффективные способы лечения, при этом не прислушиваемся к главному. Постель пациента должна быть жесткой: забыли о перинах и надувных матрасах. Кроме того, лучше всего, приобрести ортопедический матрац. Если не придерживаться данной рекомендации, то само лечение утратит нужный смысл.
Остеохондроз требует комплексной терапии, состоящей из:
- симптоматического лечения, цель которого устранить боль в поясничном отделе позвоночника и в других частях тела, которые затронул болевой синдром. Для этого используют в качестве препаратов противовоспалительные нестероидные средства, которые применяются в неврологии, а именно «Пироксикам», «Ибупрофен», «Диклофенак». Эти медикаменты являются надежным способом устранения боли и воспалительных процессов, но есть и свои минусы – побочные действия: тошнота, рвота, кровотечения, обострение язвы. Менее опасные лекарства для того действия: «Лорноксикам», «Ксефокам», «Мелоксикам», «Нимесил».
Лечение данными лекарствами дополняют расслабляющими мышцы препаратами: «Тетразепам», «Диазепам», «Мидокалм». В совокупности первый и второй вариант симптоматического лечения снимает мускульное напряжение и устраняет боль. Плюс ко всему, снижается нервозность,
- улучшить циркуляцию крови (что очень необходимо при остеохондрозе) возможно такими препаратами: «Пентоксифилин» - сосудорасширяющее лекарство, «Берлитион» - обладает восстанавливающим действием на энергетическую работу клеток, «Актовегин» - содержит все необходимые компоненты для лечения остеохондроза: нуклеозиды, олигосахариды, аминокислоты и прочее,
- регенерация хрящевой ткани осуществляется при задействовании терапии хондропротекторами, обладающие восстановительными и противовоспалительными свойствами, например, «Терафлекс», «Структум»,
- витаминно-минеральная терапия объясняется потребностью в витамине D и кальция. В этом случае эффективны препараты: «Кальций-Д3», «Альфакальцидол», «Никомед»,
- антидепрессанты (подбираются каждому пациенту индивидуально так, они обладают серьезными побочными эффектами). Обычно используют при остеохондрозе такие лекарства «Дулоксетин», «Сертралин», «Амитриптилин».
Секреты наших бабушек хранят в себе великую мудрость. Вот, некоторые способы лечения остеохондроза, которые дошли до нас:
- победим остеохондроз сельдереем: корень сельдерея 3 – 4 грамма измельчается и заливается теплой водой (1 л.). В течение 8 часов настаивать и процедить. Доза: 1 чайная ложка до еды по 3 раза в сутки,
- корень подсолнечника весьма эффективен при остеохондрозе. Приготовление данного средства – сложный процесс, поэтому, действовать нужно внимательно. Первый этап приготовления: отбираются толстые корневые части, которые хранятся в сухом чистом темном месте (в кладовке). Измельчать корень нужно уже перед самим приготовлением средства. Дробить корни (1 стакан) нужно до маленьких размеров (как фасоль) и кипятить (3 л. воды) в неметаллической посуде на протяжении 3 минут. Таким образом, у нас получился чай, который пьют 2 – 3 дня. То есть, количество полученного отвара необходимо разделить так, чтобы были равные порции на весь курс лечения,
- валериановая мазь. Для ее приготовления необходимы: толченые корни валерианы, измельченные корни аира болотного, листья перечной мяты, ягоды рябины, череда, подорожник, корень лопуха, бессмертник песчаный, молотая кукуруза и овес – каждого ингредиента по 60 г, чистотел – 30 г, березовый гриб – 120 г. Все это измельчается в порошок. Затем сбор трав делят на 8 частей, и рассыпается в 8 сосудов по 0,5 л. Каждый сосуд дополняется водой так, чтобы 1/3 оставалась заполненной. После чего добавляется растительное масло (лучше базарное), при этом 2/3 сосуда должны быть пустыми. Тару с содержимым следует плотно закрыть, или, как модно сейчас говорить: создать герметичную упаковку. И поставить в темное место. В течение 2 месяцев содержимое взбалтывается так, чтобы не оставалось осадка. Спустя 2 месяца масса из всех сосудов переливается в одну неметаллическую кастрюлю и греется до 60°. Потом снова разливается по сосудам и настаивается месяц. При этом не забываем взбалтывать.
Теперь мазь для наружного применения готова.
Крайний вариант лечения остеохондроза – это хирургия. Она назначается в том случае, если уже образовались спинномозговые грыжи, включающие компрессию спинномозговых корешков; явные искажения позвоночного столба; подвывих позвонков. Операция предназначена исключительно для реконструкции, а вот, патологический процесс остается не затронутым.
- сколиоз лечится несколькими способами, выбор которых зависит от степени течения болезни. Направленность терапии включает в себя, в первую очередь, устранение симптомов, не исключая боль в поясничном отделе позвоночника. Не стоит забывать о причине возникновения сколиоза, которую тоже необходимо устранить. Потом назначается специальная гимнастика, физиотерапия и массаж.
Идиопатический сколиоз на первой стадии подлежит терапии, направленной на укрепление мышц всего туловища. В этой ситуации отличными средствами являются: физические упражнения, массаж, физиотерапия, плавание.
В процессе лечения регулярное посещение ортопеда обязательно так, как он ведет контроль относительно лечения, и должен видеть положительные изменения, если таковые есть.
Вторая стадия уже требует некоторых дополнений к вышеперечисленным процедурам: корректирующий корсет, который изготавливается по индивидуальным требованиям.
Третья степень требует более длительного лечения, чем вторая стадия. А манипуляции остаются те же.
Хирургическое вмешательство используется уже на последних стадиях развития сколиоза, когда угол изгиба более 40°. Такой способ лечения является чрезвычайно опасным. И к нему прибегают, если уже другие варианты не имеют смысла.
- основные методы лечения грыжи межпозвоночных дисков заключаются в следующем:
- избегание неудобных поз и резких поворотов;
- вытягивание позвоночника,
- массаж,
- оздоровительная физкультура,
- физио- и тепловые процедуры,
- применение противовоспалительных препаратов. Обычно назначаются «Ортофен», «Индометацин», «Диклофенак», «Ибупрофен»,
- прием обезболивающих средств, к примеру, «Диазепам», «Тизанидин». Эти медикаменты влияют на мышцы расслабляющим действием,
- новокаиновые блокады,
- ношение мягкого корсета, изготовленного по индивидуальным требованиям.
Хирургический способ лечения применяется для удаления грыжи. Операция может быть срочной или с отсрочкой, в зависимости от состояния пациента. Иногда оперативное вмешательство – это единственный выход из сложившейся ситуации. Обычно под категорию таких случаев попадают больные, у которых грыжа достигла больших размеров и оказывает давление на кровеносные сосуды и спинной мозг.
В народной медицине известно несколько способов, оказывающих терапевтическое действие на позвоночник при наличии грыжи. Но опять - таки, результат лечения народными способами виден при комплексной терапии, включающей в себя традиционные принципы лечения:
- 1 чайная ложка ромашковых цветков в равной пропорции с цветками липы и плодов шиповника на 1 стакан кипятка. Настаивается около 20 минут и процеживается. Пить по третьей части 3 раза в день перед едой,
- измельченный изюм – 1 стакан, столько же орехов и кураги. Добавляется 1 столовая ложка меда с соком половины лимона. Все содержимое перемешивается и принимается по столовой ложке трижды в сутки,
- отруби ржаные или пшеничные – 1 столовая ложка, заливается водой – 2 стакана, и кипятится примерно полчаса. Затем добавляют мед – 1 столовую ложку. Принимать 3 раза в день по 50 г.
- кифоз лечат с целью устранения не только дефектов, возникших на почве заболевания, а так же явлений, причиняющих боль в поясничном отделе позвоночника.
Терапия является немедленной, то есть, лечение проходит сразу же после определения диагноза. Лучший период для лечения является возраст до 24 лет. Хотя, практика показала, что необходимый результат можно достигнуть и в более позднем возрасте.
Комплекс лечения состоит из:
- рефлексотерапии более известной, как иглоукалывание. Ее лечебная схема базируется на рефлекторных связях, проявившихся в результате онто- и филогенеза, осуществляемая сквозь центральную нервную систему путем возбуждения рецепторных функций кожи и ее слизистых оболочек.
Данную методику еще называют акупунктурой, предназначение которой основано на устранении дегенеративно-дистрофических проблем, таких как: межпозвонковая грыжа, кифоз, остеохондроз и подобное.
Само действие проходит посредством размещения в кожу больного тонких иголок (из нержавеющей стали) в определенные «точки», которые необходимо «активировать» в процессе иглоукалывания;
- электростимуляции проходят с применением электрического тока, чтобы усилить активность некоторых систем и органов. Как правило, целью такой терапии является стимуляция двигательных мышц и нервов. Редко используется по отношению к внутренним органам.
Электростимуляция не назначается по собственному желанию. Ее приписывает врач, основываясь на показаниях и противопоказаниях, которыми являются:
- показания: двигательные дисфункции (параличи), приобретенные в результате болезней и травм; расстройства замыкательной и двигательной деятельности желудка и других органов пищеварительной и мочеполовой системы;
- противопоказания: абсолютная поперечная блокада сердца, мерцательная аритмия, артериальная гипертензия, политропная экстрасистолия, ревматизм активной формы, сосудистые кризы, трофические язвы, склонность к кровотечению, лихорадка, острые воспалительные течения, период реабилитации после сшивания сухожилий, мышц и нервов, ограничения к физиотерапевтическим процедурам.
При кифозе и других заболеваниях позвоночника зонами воздействия являются:
- поясничная часть,
- гипогастральная область,
- эпигастральная зона,
- задние и передние плечевые мышцы,
- наружная и внутренняя плоскость предплечья,
- трицепс,
- бицепс,
- мышцы бедер и ягодиц,
- икроножная мышца,
- разгибатели стопы и пальцев.
- вакуум-терапия – одна из самых безболезненных методик, помогающая устранить боль в поясничном отделе позвоночника. Кроме того, отделяет от других способов лечения кифоза особой эффективностью:
- Быстрое и безопасное купирование болевых синдромов, возникших в ходе, радикулита, кифоза, остеохондроза,
- Реабилитация организма в результате восстановления собственных ресурсов,
- Предупреждает целый ряд заболеваний,
- Активация микроциркуляций всех жидкостных составляющих в организме, тем самым, обновляются и омолаживаются ткани,
Быстрое и качественное очищение организма от имеющихся шлаков.
Рассмотрим показания к проведению вакуумной терапии спины (могут быть задействованы и другие части тела в зависимости от типа заболевания): остеохондроз, миалгия, напряжение спинной мускулатуры, радикулит, плече лопаточный периартрит, люмбаго, усталость хронической формы, хронический бронхит и бронхиальная астма, язва желудка, нейроциркуляторная дистония, гипертония, миогелозы, постоперационный восстановительный процесс, формирование осанки у детей.
- мануальной терапии, которая представлена в виде комплексного лечения по отношению к позвоночнику, суставов, связок, мышц и в результате неврологических заболеваний. Техника лечения имеет много общего с массажем, но есть и различия: ограниченная локализация участков внедрения и интенсивностью силового воздействия. Профессиональное проведение мануальной терапии способно быстро устранить боль в поясничном отделе позвоночника так, как ее основная сила направлена на восстановление функциональности межпозвоночных суставов, что, соответственно, увеличивает эластичность мышечно-связочного аппарата.
- оздоровительной физкультуре,
- здорового образа жизни.
Народная медицина обычно использует средства для лечения такие же, как и при лечении сколиоза.
- лечение люмбаго требует индивидуального подхода. Самое главное в этом деле - строго соблюдать диету, исключающую острые, копченые и соленые блюда; полезно: картофель, злаки, овощные супы. В комплекс лечения входят:
- рефлексотерапия,
- мануальная терапия,
- физиотерапия,
- водные процедуры,
- вакуумная терапия,
- грязевая терапия,
- санаторно-курортная терапия.
Если говорить о медикаментозном лечении, то точных установок невозможно преподнести, поскольку, как уже говорилось выше, речь идет об индивидуальном подходе, то есть, исходя из результатов обследования.
Народная медицина советует использовать в качестве дополнительного лечения, которое в комплексе с традиционной медициной быстро удаляет боль в поясничном отделе позвоночника, такие способы:
- постоянное ношение пояса, связанного из собачьей шерсти,
- поясница смазывается скипидаром – 5 г. Сразу после этого делается утепление поясничной зоны, где ржаное тесто накладывается на ту же часть тела, сверху прикладывается вата, а затем вся эта «система» закрывается клеенкой. Носить примерно час. Потом снимается клеенка вместе с ватой и тестом. Скипидар удаляется салфеткой. Данная манипуляция проделывается 3 дня.
Если же больной в этот момент ощущает сильное жжение, то терпеть не следует, необходимо снять с себя компресс и тщательно вымыть поясничную область.
- лечение радикулита заключается в щадящем домашнем режиме, чтобы не провоцировать или не усиливать боль в поясничном отделе позвоночника. Но, вот, относительного постельного режима, его длительность не должна превышать 5 дней.
Ранние стадии радикулита лечатся местным применением сухого холода или тепла по 20 минут до 6 раз в день. Для обезболивания также используют нанесение тугой повязки (бандажа), опоясывающей болевую зону.
Медикаментозное лечение:
- обезболивающие: «Кеторолак», «Диклофенак», «Индометацин» и прочее.
К другим методам лечения относятся процедуры аналогичные терапевтического решения остеохондроза, кифоза, сколиоза, люмбаго.
В народной медицине известен один из самых эффективных способов лечение: бандаж из собачьей шерсти.
На самом деле способов устранения болей множество. Главное точно знать свой диагноз. А когда проблема изучена, то и ее решение придет само собой.
Профилактика боли в поясничном отделе позвоночника
Можно ли предотвратить боль в поясничном отделе позвоночника? Да, но следует учитывать, что есть некоторые вещи, не зависящие от нас, например, врожденное заболевание, генетическая предрасположенность, травмы. И, тем не менее, многие болезни – это приобретение с годами, в появлении которого мы виноваты сами. Существует небольшой комплекс правил, который поможет обезопасить себя от подобного рода болей.
- Правильная осанка. В таком положении позвоночник и его сегменты находятся в нужном для здоровья положении. Она формируется, когда мы ходим, когда мы сидим, и в особенности, когда мы спим. То есть, что нам нужно для выполнения стандартных требований, касающихся осанки?
- удобная мебель: стулья, кресла, диваны, кровати и прочее. Спинка стула или кресла не должна быть слишком короткой. Человек сидя, облокотившись на спинку стула, должен расположить свое туловище так, чтобы его спина (от тазобедренной части до шеи) была расположена параллельно спинке стула, не принимая дугообразной формы. Что касается диванов, то на нем удобно находится в позиции полулежа смотреть телевизор, спать или просто сидеть. А вот, работать за компьютером, согнувшись в 3 погибели, очень вредно для позвоночника. Выбор кроватей на сегодня просто огромен: и круглые, и двухъярусные, и деревянные, и так далее. Но мы умудряемся выбрать ту, которая менее всего подходит для формирования правильной осанки. Сейчас речь пошла о надувных кроватях; водяных матрасах; постелях с искусственными наполнителями, которые в процессе эксплуатации приобретают форму комков. Для спины необходима жесткая поверхность, которую могут создать ортопедические матрасы (лучше беспружинные),
- правильное ношение сумок, рюкзаков, пакетов и прочее. Слишком тяжелая сумка при длительном ношении на одном плече или в одной руке может спровоцировать появление асимметрии по отношению к плечам, что автоматически вызывает боль в поясничном отделе позвоночника. Соответственно, в момент объемных покупок, приобретенный товар следует распределять по пакетам таким образом, что бы на каждую руку была приблизительно одинаковая нагрузка. Если данное действие невозможно, то периодически необходимо «менять руку», то есть, несем покупки правой рукой, а потом - левой, и наоборот,
- «Сидячая» работа. Конечно же, говорить водителям или бухгалтерам «побольше движений» нет смысла так, как, все равно, бóльшую часть времени они проводят в одном и том же положении. Но все же, сидеть тоже можно по-разному или хотя бы менять позу. Здесь же следует находить хотя бы 10 минут каждый час, чтобы встать и «размяться». А вот, дома не будет лишним делать несложные физические упражнения, разминающие мышцы спины. Массаж также будет весьма полезным,
- Работа, требующая интенсивных нагрузок, чаще всего является причиной для формирования проблем со спиной. При приеме на такую работу необходимо внимательно читать трудовой договор и подобные документы, где указаны требования по поводу максимального объема физических нагрузок. Понятное дело, что в наше время многие вещи делаются «на честном слове» без документов, а семью кормить надо, в общем, нет времени подыскать что-нибудь нормальное. Но нужно понимать, что здоровье не купишь,
- Обувь – проблема многих поколений, особенно, это касается женщин. Обувь, прежде всего, должна быть удобной. Туфли на слишком высоких каблуках, а еще и на размер меньше по каменистым дорогом – верный путь к заболеваниям ног и спины. Высокий каблук не предназначен для длительного и постоянного ношения. И в этой ситуации следует учесть и другие факторы: возраст, вес (без обид), беременность, плоскостопие, сколиоз и так далее. Тесная обувь способна сдавливать нервные отростки, вены, мышцы, что тоже приводит к ряду существенных проблем,
- Спорт и водные процедуры (плавание) всегда были лучшими средствами, которые способны предотвратить боль в поясничном отделе позвоночника. Но и здесь же не следует переусердствовать так, как чрезмерные старания могут только усугубить ситуацию, например, растяжение мышц или связок.
C 30 октября по 5 ноября 2017 г. будет проходить консультирование и прием в г. Львов. Принимает врач Игнатьев Радион Геннадьевич. Время визита ограничено. Запись по тел.: +38 099 430-93-00.
МКБ-10: M54.5 (Low back pain)
— это реакция организма на раздражение нервных волокон в области ниже 12 ребра и выше ягодичных складок (копчика). Чаще всего возникает из-за дегенеративно-дистрофического поражения позвоночника (остеохондроз) или спондилоартроза.
Клиника доктора Игнатьева проводит диагностику и лечение причин болезненности поясницы в Киеве. Прием ведут квалифицированные врачи вертебрологи, мануальные терапевты.
Согласно нашим опросам, 28% опрошенных (более 500 чел.) жалуются на поясницу. Во всех случаях требуется полная диагностика для установления причины боли.
![]()
Поясничный отдел позвоночника
Причины боли в пояснице
Чаще всего боль в пояснице связана с изменениями в пояснично-крестцовом отделе позвоночника, к которым надо отнестись предельно серьезно. Самые частые причины: остеохондроз, спондилоартроз, протрузия, грыжа диска. При проблемах с позвоночником симптомы усиливаются при движениях.
Но иногда могут встречаться и другие причины: метастатические опухоли, переломы позвонков, метаболическое, инфекционное и неинфекционное поражение, боли от внутренних органов (почки, гинекологические заболевания).
Согласно современным исследованиям, 90% боли в спине возникают из-за миофасциальной дисфункции, остальные 10% приходятся на вертеброгенные нарушения. Доказано, что процессу возникновения остеохондроза и спондилоартроза может предшествовать смещение позвонков (функционально обратимое блокирование межпозвонковых суставов), что также объясняет возможность возникновения болей у подростков и детей.
Блокирование межпозвонковых суставов способно вызывать рефлекторные мышечно-тонические реакции, закрывая кольцо: боль-напряжение-боль.

Оценка поясничного лордоза (изгиб поясницы)
До 80-х годов причину боли видели в возникновении воспаления в нервном корешке и безрезультатно пытались лечить антибиотиками. Спустя время и с появлением таких методов диагностики, как МРТ (магнитно-резонансная томография), было установлено, что истинного воспаления в пораженном участке нет.
Ранее используемый диагноз «радикулит» был заменен на более привычные сегодня: вертеброгенная радикулопатия, дискогенная болезнь, дискогенный корешково-компресионный синдром, вертеброгенный рефлекторный синдром. Если речь идет о миофасциальной дисфункции: дорсалгия, люмбаго, люмбалгия, люмбоишиалгия, миофасциальный синдром.
Различают следующие варианты боли в пояснице:
1) Люмбаго (острый прострел) – возникает, как ответ на переохлаждение, нагрузки;
2) Люмбалгия (хронический дискомфорт, чаще ноющая) — частый спутник сидячей работы, это ответ позвоночника на длительную нагрузку;
3) Люмбоишиалгия (отдает в ногу) — один из самых серьезных симптомов межпозвоночной грыжи, требует немедленного лечения.
Выделяют факторы риска для возникновения дискомфорта в поясничной области:
- Искривление позвоночника (сколиоз, кифоз, кифосколиоз, в том числе сколиотическая осанка, сутулость);
- Длительное нахождение в одном положении, переохлаждение, перенапряжение мышц;
- Слабость мышечно-связочного аппарата;
- Нарушение питания, недостаточное употребление витаминов;
- Повышенный вес, курение, употребление алкоголя.
Диагностика боли в пояснице

Проверка подвижности нижнего отдала спины

Оценка симптомов, чувствительности в области поясницы
Перед тем, как предпринимать какое-то лечение, обязательно нужна диагностика (увидеть истинную причину).
Наиболее информативно провести МРТ поясничного отдела, но также нужно проверить почки, женщинам — проконсультироваться с гинекологом.
— одна из самых частых жалоб при обращении к специалистам. По статистике 70%, как мужчин, так и женщин уже к 30 годам ощутили данный симптом. Поясница находится между грудным и крестцовым отделами позвоночника, внизу спины. Самая большая нагрузка распределяется именно на поясничный отдел позвоночника.

Поясничная боль — это своеобразная плата за переход человечества к прямохождению.
В зависимости от причины, может беспокоить: тупая, острая, колющая, жгучая, ноющая, проявляется, как в одной точке позвоночника, так и может распространяться от поясницы на ногу или всю спину. Возникать боль может постепенно, нарастая в течение нескольких дней или появляться внезапно. Боли в пояснице порой бывают нестерпимыми, реакции на боль индивидуальны, сказываются психические и возрастные факторы, с возрастом болевые ощущения при радикулите очень сильные. Но насколько сильной не была бы боль, важно своевременно обратиться к специалисту для прохождения лечения.
Диагностика болей в спине не составляет трудностей, часто достаточно осмотра позвоночника, сбора жалоб, в некоторых случаях могут понадобиться дополнительные обследования: компьютерная томография (КТ), магнитно-резонансная томография (МРТ), рентген.
Причина болей в пояснице часто кроется в чрезмерных нагрузках на позвоночник, травмах, заболеваниях позвоночника, растяжениях.
Наиболее частые причины болей в пояснице:
- травмы, растяжение связок, смещение позвонков (спондилолиз, спондилолистез);
- сдавливание нервных корешков спинного мозга, в результате межпозвоночной грыжи , смещения позвонков, остеохондроза (в результате которого, происходят дегенеративные процессы в позвоночнике), стеноз позвоночного канала;
- переломы позвонков в результате травм;
- в результате деформаций позвоночника (сколиоз, кифоз, лордоз);
- при беременности.
Гораздо реже причинами болей в пояснице бывают инфекции, анкилозирующий спондилит, болезнь Шейерманна (деформация позвонков), болезнь Педжета, заболевания внутренних органов.
Симптомы болей в пояснице, можно разделить на несколько категорий:
- симптомы растяжений проявляются спазмами, ограничением движений в поясничном отделе, боли распространяются на ягодицы, не позволяют выполнять наклоны;
- нервно-корешковые синдромы. Боль распространяется на одну или обе ноги, проявляется различными ощущениями онемения, ползаньями мурашек, боль может увеличиваться при чихании, кашле, длительном сидении, стоянии ;
- другие симптомы в результате заболеваний. Боль возникает обычно постепенно, длительно не проходит, усиливается со временем.

Если боль в пояснице не утихает на протяжении 2-3 дней, следует обратиться к специалисту. Не стоит ждать и мучиться, пока боль измотает и выведет вас из строя. Для получения консультации вы всегда можете обратиться в наш медицинский центр.
Боль — сложный приспособительный механизм, ее иногда называют «сторожевым псом» здоровья. Вызванная внешним воздействием или неполадками в самом организме, она сигнализирует об опасности. Получив болевой сигнал, организм включает механизмы защиты от неблагоприятного воздействия. Благодаря боли ряд патологических процессов обнаруживают себя раньше, чем возникают какие-либо внешние симптомы заболевания. Так что болевые ощущения играют положительную роль: они дают знать о том, что пора действовать. Если у вас появились боли в пояснице и крестце, не откладывайте обращение к врачу. Вспомните восточную мудрость: «Лечи болезнь легкую, чтобы не пришлось лечить тяжелую» .

Диагностика перекоса таза
Прогноз
Хотя проблема довольно распространенная, следует четко понимать все возможные риски. Если боль длится более 2-х недель, она переходит в хроническую стадию.
Прогноз зависит от возраста, в котором появились первые боли и ее причины.
Наиболее неблагоприятный прогноз, если дискомфорт внизу спины возникает в 17-19 лет, это говорит о раннем начале болезни. К 20-22 годам прогнозируется образование протрузий. К 30-35 годам – межпозвоночных грыж. В более позднем возрасте — усугубление грыж, возникновение разлитой неврологической симптоматики, вегетативной дисфункции и сосудистых заболеваний.
Если боль внизу спины возникла после 55 лет, ограничена только в пояснице, легко купируется обезболивающим средством, причина заключается в дегенеративно-дистрофических изменениях, то прогноз относительно благоприятный.
Лечение поясничных болей

Манипуляции, лечение боли в поясничном отделе, г. Киев. Клиника Доктора Игнатьева
Поскольку, в большинстве случаев боли способствует поражение позвоночника и мышечно-связочного аппарата, следует устранять причину проблемы.
Устранение подвывихов позвонков, иммобилизация пораженного участка тела в остром периоде, формирование оптимального мышечно-связочного аппарата и физиологического двигательного стереотипа являются основными направлениями при лечении.
В большинстве случаев лечение безмедикаментозное и позволяет полностью прервать патологическую цепь.
Немного снять острую боль поможет мазь диклофенак (уменьшает воспаление), ноющую боль лучше лечить движением (если известна причина). Во всех случаях нужно произвести стабилизацию позвоночника и восстановить его нормальную работу.
Лечение в Клинике доктора Игнатьева, г. Киев
- Лечение без таблеток и уколов;
- Лечение причины боли внизу спины;
- Укрепление позвоночника и восстановление его функций.
Курс лечения строится индивидуально в каждом случае. Если состояние пациента не запущенное, то проводится курс коррекции позвоночника по методике Игнатьева – убираются подвывихи позвонков, устраняется патологическая биомеханика. Составляется курс лечебной зарядки для создания оптимального двигательного стереотипа. Добавляются все необходимые методы для того, чтобы остановить прогрессирование основного заболевания и устранить все проявления имеющегося. Курс лечения длительностью от 1,5 мес., первые 7-10 дней с обязательным пребыванием в г. Киеве.
Мифы про боль в пояснице
№1 Если есть боль в позвоночнике , то нужно проводить операцию.
Это глубокое заблуждение, которое отпугивает пациентов от своевременного лечения. Операция на начальных этапах не показана никому. Любое лечение должно начинаться с консервативных мер. Имея достаточно опыта лечения самых сложных заболеваний позвоночника, можно сказать, что даже при грыже диска операция показана не более чем в 5-10% случаев.
№2 Боль пройдет сама, ее лечить не нужно, она есть у всех.
Еще один миф, который не подтверждается в действительности. Боль в пояснице встречается не более чем у трети населения. Такое большое распространение возникло из-за отсутствия лечения и возникновения хронической боли у большинства. Само наличие дискомфорта в позвоночнике угнетает нервную систему и вызывает множество сопутствующих проблем.
№3 Лечить поясницу можно без диагностики, как 70 лет назад.
Диагностика занимает важнейшее значение. Хотя мы и специализируемся больше на лечении, но без обследований не начинаем курс. В своей практике мы часто встречаем случаи, когда диагностика открывает всем глаза.
№4 При боли в спине могут помочь матрас, подушка, корсет или массажер с «космическим камнями»
№5 При боли в пояснице нужно лежать в постели
Отсутствие движений усугубит метаболизм в тканях, увеличит застойные явления, что скажется негативно на самочувствии. Но нагрузки и чрезмерные движения противопоказаны при боли, должен быть оптимальный двигательный режим.
- Причины возникновения боли в поясничном отделе
- Острая боль в поясничном отделе
- Хроническая боль в пояснице
- Как вылечить боль в поясничном отделе позвоночника
Почему появляются боли в позвоночнике в поясничном отделе? Боли в пояснице занимают одно из лидирующих мест среди недугов опорно-двигательного аппарата. Есть два вида болевых ощущений в поясничном отделе: транзиторная боль, которая скрывается раньше, чем заканчивается причина, ее вызвавшая; хроническая – которая продолжается после прекращения болезненных изменений.
Острые болевые синдромы возникают у 20% людей. У 80% взрослых наблюдаются редко повторяющиеся или постоянные боли в пояснице. Чаще всего болит спина у людей от 25 до 49 лет.
И врачами было установлено, что эти болевые ощущения зависит от остеохондроза. Дегенеративные изменения позвоночника можно встретить в разных вариантах:
- изменяющийся спондилез;
- спондилоартроз позвоночника;
- остеохондроз межпозвоночного диска;
- фиброз межпозвоночного диска;
- остеопороз.
 Каждый из них имеет свои симптомы. Основными патогенетическими факторами считаются: компрессионные нагрузки и рефлекторные изменения, которые сопровождаются воспалением, микроциркуляторными патологиями и их сочетанием.
Каждый из них имеет свои симптомы. Основными патогенетическими факторами считаются: компрессионные нагрузки и рефлекторные изменения, которые сопровождаются воспалением, микроциркуляторными патологиями и их сочетанием.
Есть две стадии борьбы с недугом: первая – определить источник боли, и вторая – устранить ее. В пояснично-крестцовом отделе содержится много нервных окончаний, которые и могут быть причиной боли в спине.
Причины возникновения боли в поясничном отделе
Болевые ощущения в поясничном отделе – достаточно распространенное явление. Причем болевой синдром бывает острым и хроническим. Причиной является либо патология позвоночника либо невралгия.
Вернуться к оглавлению
Острая боль в поясничном отделе
Каковы причины острой боли?
- Травмы мышц поясницы.
- Растяжение мышц. Боль появляется в месте расположения длинных мышц спины, из-за чего человеку тяжело двигаться.
- Переломы позвонков.
- Люмбаго – это когда болит поясничный отдел позвоночника. Причина этому – повышенная нагрузка на поясницу. Возникает, если человек резко поднял что-то тяжелое или хотел дотянуться до чего-то высокого.
- Пояснично-крестцовый радикулит провоцирует боли в крестцовом отделе позвоночника. Вызывают их врожденные или развившиеся нарушения позвоночника. Боль в крестцовом отделе позвоночника может усиливаться, если человек много ходит, при кашле. Если болит крестцовый отдел позвоночника, иногда появляется онемение, дискомфорт, раздражение.
- Смещение дисков в поясничном отделе (образование дисковых грыж). Появляется боль в поясничном отделе, пациенту тяжело ходить.
- Фасеточный синдром.
- Эпидуральный абсцесс. Очень часто можно наблюдать в грудном отделе позвоночника, при этом чувствуется сильная боль, если дотронуться до этого места. Иногда такое заболевание требует хирургического вмешательства.
- Болезненные изменения в области тазобедренного сустава обусловливают боли в пояснично крестцовом отделе справа или слева, которые отдаются в ягодицу и ногу до уровня колена.
Вернуться к оглавлению
Хроническая боль в пояснице
Каковы причины хронического болевого синдрома?

- Деформирующий спондилез. Болевой синдром наблюдается в пояснично-крестцовом отделе при ходьбе. Чувствуется упадок сил и слабость в ногах. Такой диагноз устанавливается после проведенного обследования.
- Анкилозирующий спондилоартроз. Часто возникает у молодых людей, которые жалуются на болевые ощущения внизу спины.
- Опухолевые процессы, заболевания обмена веществ.
- Остеомиелит. Возникает вследствие попадания бактерий стафилококка или туберкулеза.
- Интрадуральные опухоли способствуют возникновению хронического болевого синдрома до проявления остальных симптомов болезни.
- Чрезмерная мышечная нагрузка. Почти 85% всех болевых синдромов появляется из-за сильной нагрузки на мышцы поясницы.
- Миозит мышц спины. При этом появляются ноющие болевые ощущения. У людей с нарушенным обменом веществ они возникают и в ногах.
- Болевые ощущения в пояснице при заболеваниях внутренних органов:
- различные язвы и опухоли каких-либо внутренних органов;
- хронические болезни органов малого таза, при которых возникают болевые ощущения в спине;
- болезни почек, которые способствуют ощущению боли в пояснице справа или с обеих сторон;
- аневризма аорты, которая провоцирует боль в груди и пояснице.
При диагностике надо различать несколько видов боли.
Локальная боль – это болезненные ощущения, которые касаются нервных пучков или раздражают их. Интенсивность болей зависит от положения тела больного. Может быть острая или ноющая, всегда возникает в больном участке спины.
 Отраженная – бывает двух видов: боль от поясницы до крестца и боль, исходящая от внутренних органов.
Отраженная – бывает двух видов: боль от поясницы до крестца и боль, исходящая от внутренних органов.
Радикулярная – очень интенсивная. Почти всегда продвижение ее идет от позвоночника к ногам. Кашель, чихание являются типичными факторами, которые только увеличивают боль.
Миофасциальная – бывает как локальной, так и отраженной. Вызывает ноющую боль или судороги.
Вернуться к оглавлению
Как вылечить боль в поясничном отделе позвоночника
Терапия представляет собой ликвидацию источника боли или причины, ее вызывающей.
Нужно определить, какие отделы нервной системы вовлечены во все это.
Если сильная и острая боль длится уже почти 6 суток, то нужно обеспечить разгрузку спины. Это возможно, если соблюдать постельный режим.
При этом применяются определенные лекарственные препараты. Очень хорошо помогают нестероидные противовоспалительные средства, мази.
Для каждого случая подбирается препарат индивидуально. Широко применяется эпидуральное введение стероидов. Если боль стреляющая, и уже невозможно ее терпеть, к лечению добавляются антиконвульсанты. При частых болях можно применять наркотические анальгетики. Только все это применяется по указанию врача.
Когда состояние пациента улучшается на 50%, в комплекс лечения вводят физиотерапию. Это различные массажи, электрофорезы, которые направлены на уменьшение мышечного спазма. Уже через 3-6 суток лечения можно вводить приемы мобилизации, релаксации мышц, это очень помогает от анталгического сколиоза.
Если говорить о лечении хронических болевых синдромов, то первыми препаратами являются анксиолитики и антидепрессанты, которые способствуют миорелаксации.
Пациентам с узким позвоночным каналом нужно очень часто менять положение своего тела, если боли сильные, то нужно прибегать к эпидуральной блокаде, при этом вводятся стероиды и локальные анестетики.
Очень редко в этом случае проводится хирургическое вмешательство. Именно после этого состояние больного улучшается на 70%. Для ряда пациентов достаточно введения внутрь кальцитонина, который уменьшает скелетный кровоток.
При терапии сегментарной нестабильности носится специальный корсет и противопоказаны физические нагрузки. Хирургическое вмешательство не улучшает состояние больного. Часто патология пропадет с возрастом.
Терапия спондилолистеза обычно консервативная и включает общие методы, которые применяются при лечении боли в пояснице. Операцию не делают.
При лечении МБС применяются уколы анестетиков с глюкокортикоидами, аппликации на те участки, которые сильно болят, специальными гелями, мазями. Применяются аппликации димексида с кортикостероидами, лидокаином и прокаином. Лечение без лекарственных препаратов включает в себя иглоукалывание, точечный массаж, кожную стимуляцию различными способами.
Все перечисленные методы лечения применяются для конкретной ситуации. Для каждого заболевания существует своя терапия. Тактика поведения пациента при появлении боли заключается в своевременном обращении к врачу.
Практически каждый взрослый человек знает то чувство, когда его начинает беспокоить поясничный отдел позвоночника. Чаще всего такими болями страдают люди, имеющие постоянные физические нагрузки на позвоночник. Почти вся нагрузка приходится на поясницу, что и становится основной причиной дискомфорта, после чего часто появляется необходимость носить бандаж.
Такой тип болей является защитным механизмом и сигналом того, что пора действовать. Появившаяся боль может быть первым признаком серьезного заболевания, предупредить которое намного легче, чем вылечить. Для этого человек должен посетить врача, он назначит лечение. В основном оно состоит из комплексной терапии, когда применяют магнитное устройство, выполняющее ослабляющие функции на мышцы. Также рекомендуется носить специальный корсет или бандаж.
Возможные причины болей
Бывают ситуации, когда спина болит без вышеперечисленных факторов, в таком случае вероятность развития серьезного заболевания менее вероятна.Самые распространенные причины болей в пояснице - это растяжение связок , мышц или мышечное напряжение, . Спазм - непредвиденное сокращение мышц, мышечный корсет не может нормально выполнять свои функции. Стеноз - когда в позвоночнике происходит сужение центрального канала или деформация межпозвонковых дисков.Бывают случаи, когда болевые ощущения в этой области спины могут быть предвестниками проблем, таких, как микроперелом сустава в результате перенесенного остеопороза, проблемы с почками и мочевыделительной системой или защемление в области поясницы нервных окончаний. Наследственность, поражение костей, заболевания в области гинекологии у женщин и предстательной железы у мужчин, а также наличие опухолей органов в брюшной области - это тоже признаки того, на что может указать боль в спине.
Характер болей
Боль в туловище в области поясницы бывает ноющей, хронической и острой, сколько она может продолжаться, не скажет даже самый опытный врач.
Острую боль часто называют простреливающей, она может внезапно появляться на протяжении от одной до нескольких недель и, как правило, проходит без врачебного вмешательства. Но окончательно перестает беспокоить человека только через год.
От такой боли можно избавиться, только применяя специальное устройство, суть работы которого состоит в том, что оно излучает магнитные волны, активно действующие на воспаленное место.
Что касается хронической боли, то она появляется постепенно и в основном ее характеризуют как ноющую, а длительность ее составляет около 3 месяцев. Иногда может появляться чувство покалывания или жжения, а также ощущается слабость в ногах. Для установления диагноза необходимо подробно описать характер болей своему врачу, который назначит необходимое обследование.
Возможные заболевания
Разрыв межпозвонковых дисков
Многие знают, что устройство и строение позвонков, разделенных между собой хрящевыми дисками. Разрыв внешнего слоя может возникнуть, если происходит перерождение диска, связанного с травмой или старением. Такой разрыв очень часто называют грыжей. В результате такого разрыва может произойти раздражение или сдавливание нервных корешков. Для того чтобы их не повредить, врачи рекомендуют носить бандаж или специальный корсет.
Спондилез
Такое заболевание считается хроническим и приводит к тому, что меняется строение позвонков. Строение меняется и в результате появления остеофитов разных размеров. Большой размер остеофита зачастую приводит к сдавливанию смежных позвонков и делает их менее подвижными. Спондилез, в основном, появляется у человека, который ведет малоподвижный образ жизни. В такой ситуации корсет и бандаж не принесут особой эффективности. Здесь требуется комплексное лечение.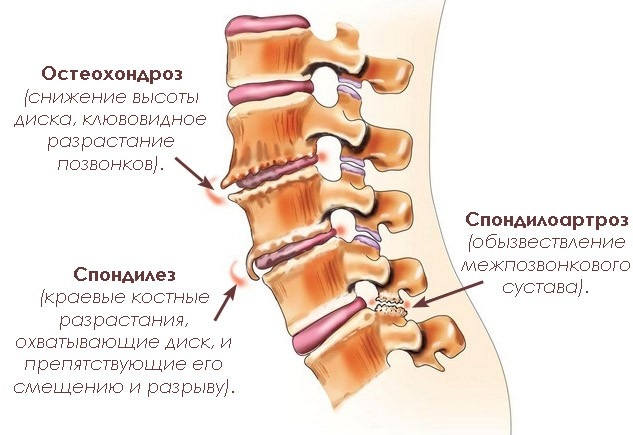
Сужение позвоночного канала
Такое заболевание называется - стеноз. Стеноз считается хроническим заболеванием. В такой ситуации строение канала позвоночника сужается и происходит сдавливание находящегося в позвоночнике спинного мозга. Врачи рекомендуют носить специальный корсет, поддерживающий мышцы, поскольку основной причиной заболевания является старение человека. Бандаж в этом случае использовать не следует.
Остеопороз
В основном остеопороз ослабляет костный корсет, иными словами, происходит потеря кальция в костях. С возрастом функции каждого человека начинают слабеть и, естественно, кальций вымывается. Все зависит от того, сколько костный корсет потерял кальция, из которого он состоит и, кстати, у мужчин этот процесс проходитп менее заметно. В таком случае рекомендуется прием кальция содержащих препаратов, чтобы укрепить кости и носить специальный бандаж.
Люмбаго
Данному заболеванию характерна резкая и острая боль при любом неудачном движении, а по симптомам люмбаго напоминает радикулит. В основном, им страдают мужчины после 35 лет. При первых его признаках необходимо посетить врача-специалиста, поскольку это заболевание нарушает функции нормальной работы позвоночника. Здесь необходимо использовать специальный магнит, чтобы укрепить мышцы. Для этого существует устройство, однако, сколько сеансов магнитотерапии необходимо провести, должен определить врач после полного обследования человека. Специалисты также рекомендуют для ослабления боли носить корсет или бандаж, но только после консультации с доктором.
Ишиас

Многие люди совершенно незнакомы с данным заболеванием и не знают, где оно находится. По-другому это заболевание называется - радикулит, который находится в поясничном отделе, когда нарушаются функции нормальной работы крестцового . Заметив первые симптомы заболевания, стоит незамедлительно обратиться к врачу. Лечение легкой степени радикулита состоит в том, что человеку необходимо носить бандаж или корсет, но то, сколько времени необходимо использовать бандаж, должен устанавливать доктор. Запущенная стадия заболевания требует хирургического вмешательства.
Остеохондроз пояснично-крестцового отдела позвоночника
Из всех заболеваний поясничного отдела позвоночника остеохондроз считается самым распространенным. Он вызывает дегенеративно-дистрофические изменения, которые через некоторое время приводят к появлению постоянной боли, грыж и протрузий. По статистике, практически 80% людей, обращающихся к врачу по причине болей в области поясницы, диагностируют остеохондроз.
Самой распространенной причиной появления этого заболевания является чрезмерная нагрузка на поясничный отдел позвоночника. Однако существует ряд других причин. Кроме физической нагрузки, вызвать это заболевание может лишний вес, который оказывает давление на позвоночник. Пассивный образ жизни. Искривление осанки, когда человек проводит длительное время в неправильном положении. Остеохондроз развивается также при перенесенных травмах, чрезмерных занятиях спортом без необходимой подготовки.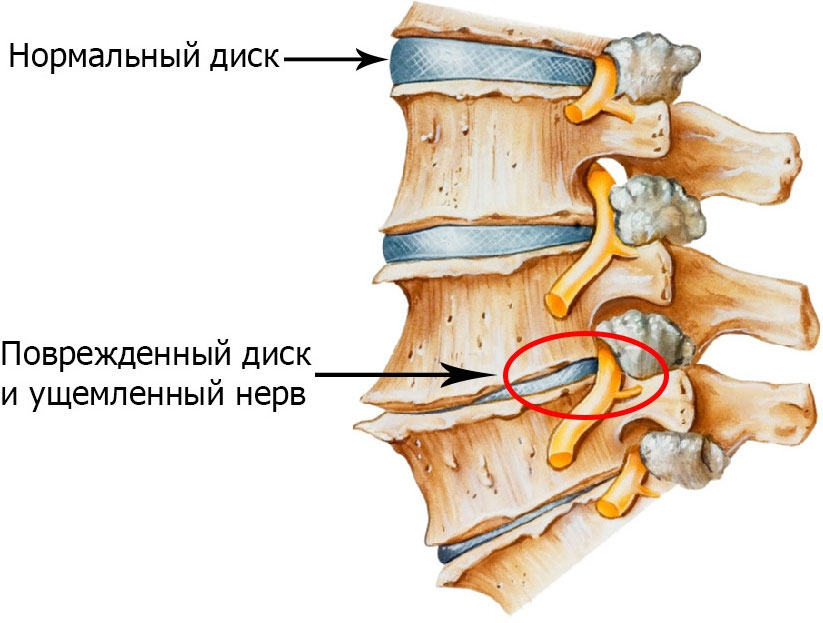
Признаки
Первым признаком является периодическая боль, возникающая при поднятии тяжестей или некоторых движениях. Остеохондроз может вызвать изменения в поясничном отделе, которые в значительной степени ограничивают движения . В области поясницы возникает жжение, онемение, чувство ползания мурашек и покалывания.
Местное снижение температуры, сохнут кожные покровы и становятся бледными, появляется чувство зябкости. Очень часто может возникать повышенная потливость, а при запущенной стадии развивается дисфункция половых органов и нарушается мочеиспускание.
Диагностика
Остеохондроз диагностируют следующими способами. Врач проводит первичный осмотр, ощупывая туловище, мышцы человека в пораженной области. Часто он может прописать носить корсет или специальный бандаж, но только при том условии, что поясница не сильно болит и все органы тазовой области нормально выполняют свои функции.Также стоит сделать рентгенографию. Это устройство поможет более точно установить причину, почему болит туловище в области поясницы. Если есть необходимость, доктор должен назначить более внимательное обследование, где можно осмотреть все мышцы и туловище человека. Это могут быть компьютерная или магнитно-резонансная томография.
Лечение остеохондроза
Врачи утверждают, что окончательно вылечить остеохондроз невозможно. Однако 1 и 2-я степень заболевания можно поддерживать. Для этого необходимо проводить комплексную терапию.  Основные направления комплексной терапии:
Основные направления комплексной терапии:
Если мышцы сильно напряжены, то необходимо сокращение патологического напряжения .
Укрепление мышц ног, ягодиц и поясницы. Регулирование в туловище обменных процессов и кровообращения . Предотвращение воспаления , суть которого состоит в том, чтобы убрать все возможные факторы, вызывающие воспалительные процессы. Возвращение в норму движений , чтобы поясничный отдел мог нормально выполнять свои функции. Для этого часто рекомендуют бандаж или корсет, но только после того, как врач изучит строение позвоночника в этой области. Нормализация работы органов в малом тазу .Магнитотерапия
Магнит - достаточно известный термин в лечении заболеваний, связанных с поясничным отделом. Магнитотерапия - это физиотерапевтический метод лечения.
Данное устройство предполагает применение низкочастотного и высокочастотного магнитного поля прерывистого или импульсного типа. Магнит для лечения этого заболевания применяется в комплексе с остальными методами. Такое устройство применяют как для хронической стадии, так и для поддержания клинической ремиссии остеохондроза.![]()
В период острой стадии заболевания применять магнит необходимо еще и для того, чтобы избавиться от сильной боли. Устройство снижает чувствительность периферических нервов и рецепторного аппарата. Магнит имеет такое строение, что с его помощью можно погасить патологическую импульсацию, которая возникает в той зоне, где сосредотачивается боль.
Магнит за счет своего воздействия оказывает сосудорасширяющий, антипастический и гипотензивный эффект. Устройство также применяют для активной стимуляции работы регенерации тканей в измененном межпозвонковом диске, что, в свою очередь, останавливает дальнейшее развитие заболеваний, связанных с поясничным отделом позвоночника.
Для того чтобы применить магнит, необходимо использовать специальное устройство, индукторы-аппликаторы и индукторы, которые имеют строение и форму соленоида. По глубине магнитное поле первого типа от 3 до 4 см, а при использовании второго типа индукторов магнитному воздействию подвергаются все ткани на туловище человека.
Как использовать магнит для того, чтобы лечить поясничный отдел позвоночника, назначает врач. Для этого он должен проверить строение позвонков, мышцы на теле человека и только после этого назначить частоту процедур и глубину проникновения волн, которые излучает магнит.
Не стоит забывать о том, что позвоночник - это основа нашего тела и следует тщательно следить за его здоровьем . Ведь факторов, приведших в проблемам позвоночника так много, а лечить их следует не один год. Берегите свое здоровье.









